
-

生物通官微
陪你抓住生命科技
跳动的脉搏
尼泊尔神经科学中心肺炎克雷伯菌的表型特征与碳青霉烯酶基因分布及其临床意义研究
【字体: 大 中 小 】 时间:2025年09月25日 来源:BMC Infectious Diseases 3
编辑推荐:
为解决碳青霉烯类耐药肺炎克雷伯菌(CRKP)在尼泊尔临床环境中的流行问题,研究人员开展了表型特征与碳青霉烯酶基因分布研究,发现超过半数菌株对碳青霉烯类、氟喹诺酮类等多重耐药,blaNDM-1(58.6%)为主要耐药基因。该研究为抗菌药物管理和感染控制策略制定提供了关键分子流行病学依据。
在当今全球公共卫生领域,抗菌药物耐药性(AMR)已成为最严峻的挑战之一。特别是碳青霉烯类耐药肺炎克雷伯菌(CRKP)的出现,导致患者发病率和死亡率显著上升,给医疗系统带来沉重负担。这种被称为"ESKAPE"病原体之一的耐药菌,能够产生多种β-内酰胺酶,包括超广谱β-内酰胺酶(ESBLs)和碳青霉烯酶,使最后 resort的碳青霉烯类抗生素也面临失效风险。
尼泊尔作为发展中国家,医疗资源有限,抗菌药物管理面临巨大挑战。尽管世界卫生组织(WHO)已将肺炎克雷伯菌列为重点监测病原体,但尼泊尔国内关于碳青霉烯酶基因的分子流行病学研究仍然缺乏。正是在这样的背景下,Babita Neupane等研究人员在《BMC Infectious Diseases》上发表了他们的最新研究成果,为理解CRKP在尼泊尔临床环境中的传播机制提供了重要科学依据。
研究人员采用横断面研究设计,在2023年11月至2024年4月期间,从加德满都Upendra Devkota纪念国家神经与相关科学研究所收集了812份临床样本。研究团队通过细菌培养鉴定、药敏试验、表型确认试验(包括mCIM和eCIM检测)以及分子PCR检测,系统分析了肺炎克雷伯菌的耐药情况及其碳青霉烯酶基因分布。样本来源包括尿液、痰液、血液、脓液等多种临床标本,确保了研究的全面性和代表性。
研究结果显示,在812份样本中,21.2%(172/812)呈细菌培养阳性。其中肺炎克雷伯菌是最主要的病原菌,占比28.5%(49/172),其次是大肠杆菌(22.1%)、铜绿假单胞菌(18.6%)和不动杆菌属(13.9%)。
药敏试验显示,替加环素(98%)是最有效的抗生素,其次是美罗培南(49%)。相反,肺炎克雷伯菌对呋喃妥因(88%)、阿莫西林/克拉维酸(79.9%)和头孢曲松(75.5%)耐药率最高。超过半数的菌株对碳青霉烯类、氟喹诺酮类、氨基糖苷类、呋喃妥因和复方新诺明表现出耐药性。
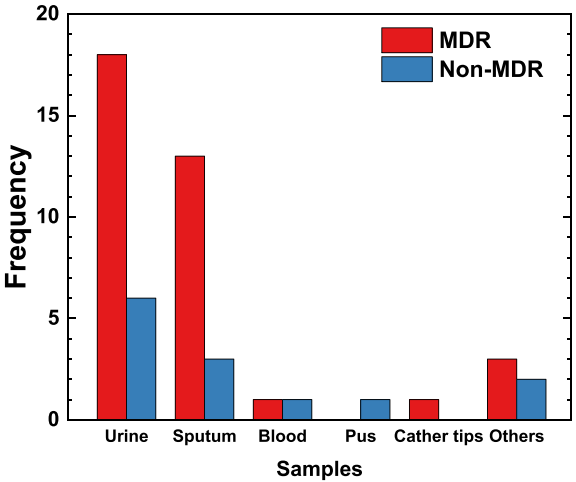
49株肺炎克雷伯菌中,73.5%(36/49)为多重耐药(MDR)菌株。痰标本来源的菌株MDR率最高(81.2%),尿标本次之(75%)。这一发现强调了呼吸道和泌尿道感染治疗中面临的严峻耐药挑战。
在36株MDR菌株中,94.4%产生ESBL,50%产生金属β-内酰胺酶(MBL),52.8%产生AmpC,27.8%产生肺炎克雷伯菌碳青霉烯酶(KPC)。ESBL产生在MDR菌株中显著高于非MDR菌株(p<0.001),而AmpC产生与MDR的关联未达到统计学显著性(p=0.065)。
在29株碳青霉烯耐药菌株中,blaNDM-1、blaVIM和blaOXA-48-like基因的检出率分别为58.6%、10.3%和6.9%。未检测到blaIMP和blaKPC基因。研究发现两个菌株(6.9%)同时携带blaNDM-1和blaVIM基因,一个菌株(3.4%)同时携带blaNDM-1和blaOXA-48-like基因。

mCIM试验阳性菌株中,82.4%携带blaNDM-1基因,5.9%携带blaVIM,11.8%携带blaOXA-48-like。eCIM阳性菌株中,81.3%携带blaNDM-1,6.3%携带blaVIM。在18株MBL产生菌中,77.8%携带blaNDM-1基因,11.1%携带blaVIM基因。MBL产生与blaNDM-1基因存在显著关联(p=0.018)。
研究结论表明,尼泊尔临床环境中肺炎克雷伯菌的多重耐药情况令人担忧,特别是碳青霉烯类耐药率超过50%。ESBL是最常见的β-内酰胺酶,其次是AmpC、MBL和KPC。blaNDM-1是主要的碳青霉烯酶基因,其次是blaVIM和blaOXA-48-like。未检测到blaIMP和blaKPC基因。
讨论部分强调,该研究发现的高耐药率与全球CRKP上升趋势一致。碳青霉烯耐药性的增加可归因于多种机制,包括β-内酰胺酶产生、外排泵激活和膜孔蛋白改变。ICU和半ICU病房的高感染率与危重患者、侵入性操作和长期住院有关。ESBL与MBL或K酶的共产生虽然通常不改变临床管理策略,但具有重要的流行病学意义,反映了基因水平转移和抗生素选择压力。
该研究的重要意义在于为尼泊尔提供了首份关于CRKP分子特征的详细数据,为制定有效的抗菌药物管理计划和感染控制措施提供了科学依据。定期监测耐药模式和碳青霉烯酶产生,对于指导适当抗生素治疗和防止耐药性传播至关重要。研究人员建议未来研究应通过全基因组测序探索新的碳青霉烯酶基因,并研究非酶机制(如外排泵和孔蛋白改变)在碳青霉烯耐药中的作用。
研究的局限性包括未进行碳青霉烯酶基因测序、仅检测了部分碳青霉烯酶基因、样本量有限以及未研究其他耐药机制。尽管如此,这项研究为尼泊尔医疗机构应对CRKP威胁提供了重要基础数据,对改善患者治疗结果和遏制耐药菌传播具有重要实践价值。
 生物通微信公众号
生物通微信公众号
知名企业招聘